¿Qué es la alta miopía?
La miopía es un defecto refractivo que provoca que las imágenes se enfoquen por delante de la retina y no sobre ella, lo que dificulta la visión nítida en distancias lejanas.
Cuando el error visual supera las 6-8 dioptrías hablamos de alta miopía o miopía magna, que afecta a cerca de un 2% de la población y aumenta el riesgo de desarrollar enfermedades oculares potencialmente severas. Por tanto, se trata de una amenaza importante para la visión de la que mucha gente no es consciente y a la que hay que estar atentos.
Estas son algunas de las patologías más frecuentes asociadas al ojo alto miope:
- Desprendimiento de retina: a partir de 3 dioptrías, aumenta 10 veces el riesgo de padecerlo y, con más de 10 dioptrías, la probabilidad se multiplica hasta por 60.
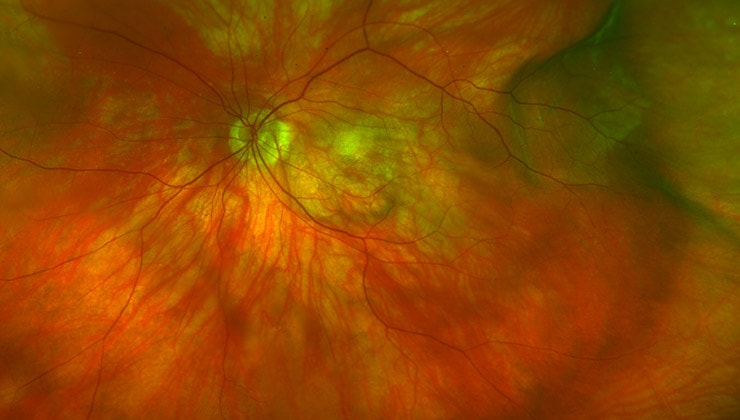
- Otras complicaciones retinianas: destacan las hemorragias retinianas espontáneas, las membranas neovasculares (nuevos vasos sanguíneos que crecen debajo de la retina), las atrofias de la mácula (centro de la retina y zona de mayor precisión) en miopías muy elevadas, los agujeros maculares y las degeneraciones retinianas periféricas.
- Alteraciones vítreas: es el caso de cuerpos flotantes en el humor vítreo, así como desprendimientos o degeneraciones de este líquido gelatinoso y trasparente que rellena el interior del ojo.
- Glaucoma: no solo es más frecuente en personas con miopía que en la población general, sino que también resulta más difícil de diagnosticar y controlar.
- Catarata: se desarrolla más precozmente entre los miopes magnos, que representan un 20% de los pacientes de catarata en edades más jóvenes.
«La alta miopía o miopía magna desarrolla algunas alteraciones en la mácula que pueden provocar pérdida de la visión central». Dr. Mateo – IMO Barcelona
¿Por qué se produce?
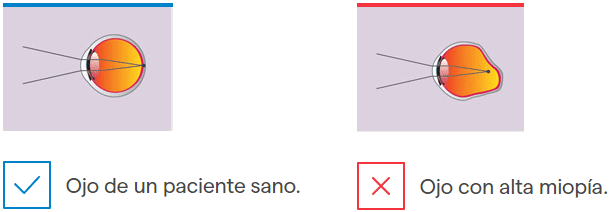
La miopía tiene un componente genético, por lo que las personas con antecedentes familiares son más propensas a padecerla. Este defecto refractivo se produce porque la longitud axial del globo ocular (diámetro de la zona anterior a la posterior del ojo) es superior a la normal.
En el caso de los altos miopes, el alargamiento del globo ocular provoca que la retina y otras estructuras oculares se adelgacen y, como consecuencia, se debiliten. El crecimiento de un ojo con miopía magna puede seguir hasta los 50 años y, como mayor es el número de dioptrías, más se estira el ojo y más se incrementan las posibilidades de sufrir patologías asociadas.
¿Cómo se puede prevenir?
La prevención es clave, ya que el crecimiento axial del globo ocular no se puede frenar ni revertir. En este sentido, la cirugía refractiva permite solucionar el problema de graduación, pero no modifica la forma del ojo miope ni impide, por tanto, las complicaciones que pueden derivarse.
Así pues, es fundamental realizar un buen control oftalmológico para facilitar el diagnóstico y el tratamiento precoz de las enfermedades oculares vinculadas a la miopía magna, mediante revisiones oftalmológicas anuales. Esto permitirá minimizar la pérdida visual y situaciones de baja visión, una condición que afecta a 1 de cada 5 pacientes con más de 15 dioptrías (mientras que 1 de cada 10 llega a la ceguera).
Síntomas
Las personas miopes ven claramente los objetos cercanos, aunque perciben de forma borrosa los lejanos (reduciéndose su nitidez a medida que aumenta el número de dioptrías).
En caso de que la miopía magna conlleve el desarrollo de patologías asociadas, es posible que estas pasen desapercibidas, ya que el glaucoma o determinadas lesiones de la retina no suelen ofrecer síntomas.
No obstante, estas son algunas señales de problemas retinianos que sí pueden notar las personas con alta miopía y que requieren acudir de urgencias al oftalmólogo ante su aparición:
- “Moscas volantes” o pequeñas manchas que se mueven (en condiciones normales también pueden verse, aunque es patológico cuando aumentan o son diferentes).
- Flashes, relámpagos o luces raras.
- Deformación de los objetos y visión de líneas torcidas.
- Sombras o una cortina oscura en el campo visual.
Tratamientos asociados
La cirugía refractiva no “cura” la miopía, ya que el ojo continuará siendo miope y debe seguir las mismas revisiones que si no se hubiera operado. Sin embargo, es una opción demandada por muchos pacientes con graduación elevada para corregir el número de dioptrías y, de este modo, mejorar la visión y la calidad de vida.
Existen varias técnicas para lograrlo y, en casos de miopía magna, el procedimiento de elección suele ser la implantación de lentes intraoculares (normalmente de tipo fáquico en personas jóvenes, es decir, sin sustitución del cristalino) y se mantiene la capacidad de enfocar a diferentes distancias.
Este cristalino o lente natural del ojo sí que se reemplaza por una lente intraocular pseudofáquica en la cirugía de catarata o en pacientes con vista cansada (presbicia). Es un tipo de intervención especialmente delicada en ojos con alta miopía y debe ser llevada a cabo por cirujanos con experiencia.
Por otro lado, cuando existen problemas retinianos, el tratamiento acostumbra a realizarse mediante inyecciones de fármacos en el interior del ojo o cirugía vítreo-retiniana, que requiere de manos expertas para garantizar buenos resultados en la primera intervención y, con ello, evitar reoperaciones y mejorar el pronóstico visual de los pacientes.
Asimismo, el 50 % de pacientes con alta miopía, desarrolla un abultamiento de la zona posterior del globo ocular, llamado estafiloma. Esta deformidad puede llegar a producir tracciones en la retina que pueden dar lugar a un desprendimiento de retina por agujero macular. Para estos casos, esta indicada una técnica quirúrgica que se combina con la vitrectomía: la indentación macular.
Respecto al manejo del glaucoma, existen diferentes alternativas terapéuticas, tanto con colirios (gotas), como con procedimientos láser o diferentes técnicas quirúrgicas.
«En los pacientes altos miopes el agujero macular puede cerrarse con distintas técnicas». Dr. Mateo – IMO Barcelona
Especialistas que tratan esta patología
Preguntas frecuentes
Lo más importante para hacer una angiografía es que el paciente no sea alérgico a las sustancias que se van a inyectar.
Es una técnica diagnóstica para determinar las estructuras patológicas y anormales que tiene la retina, tanto en sus vasos como en sus diferentes capas. Es válida para la degeneración de la mácula, para la retinopatía diabética y para otras muchas alteraciones maculares y para vasculopatías.
La verde de indocianina es una técnica que se utiliza en algunos casos de degeneración macular asociada a la edad exudativa y sirve para definir los neovasos y, ocasionalmente, se utiliza para diagnosticar alguna otra enfermedad. La angiografía fluoresceínica es la técnica más estándar para el estudio de las enfermedades de los vasos y de la retina en general.
La angiografía es una técnica que sirve para delinear los casos de la retina o la coroides. Se utilizan diferentes contrastes, normalmente la fluoresceína sódica o el verde indocianina. Esta exploración también es muy útil para el diagnóstico de otras afecciones de la retina, especialmente del llamado epitelio pigmentado. En general, las angiografías sirven para estudiar múltiples enfermedades de la retina y su diagnóstico.
No es contraproducente para ningún tratamiento ocular.
Después de cualquier operación del ojo puede hacerse deporte o esfuerzo físico, aunque es conveniente esperar unos días para que las cicatrices se establezcan. Normalmente, diez o doce días suele ser un tiempo suficiente para poder realizar una vida normal. En todo caso, siempre es mejor consultarlo con el médico, por si puede existir alguna contraindicación.
En general, puede hacer una vida normal, excepto si lleva gas dentro del ojo, en cuyo caso, debe adoptar la posición que le indique su médico. Siempre debe evitar viajar en avión o a alturas superiores a 800- 600 m., como el paso por puertos de montaña, bien en tren o en automóvil. Ante esta necesidad, hay que consultar al oftalmólogo.
Las personas con más de ocho dioptrías tienen alta miopía y deben someterse a revisiones periódicas oftalmológicas. Tienen algunas limitaciones, como la cirugía refractiva con Láser Excímer, que está indicado para pacientes con menos de 8 dioptrías. Pero existen técnicas como la cirugía refractiva con lentes intraoculares que son una buena opción. Se valora en consulta y se decide qué tipo de lentes son las adecuadas a cada paciente, a su tipo de córnea y a sus necesidades visuales.
Cuando la ptosis afecta a la visión o provoca molestias funcionales o psicológicas, el momento adecuado es cuanto antes. En niños, es esencial intervenir a tiempo si existe riesgo de ambliopía. En adultos, la decisión se toma tras una evaluación médica personalizada, teniendo en cuenta las necesidades del paciente y los problemas visuales o estéticos que presente.
Si practicas deporte, debes tener el mismo cuidado que cualquier otra persona. Puedes utilizar gafas de protección para evitar lesiones o irritación ocular.
Por otro lado, el ojo con alta miopía tiene una mayor predisposición a padecer ciertas enfermedades oculares, especialmente de retina.
Algunos de los principales problemas relacionados con este factor de riesgo son el desprendimiento de la retina, la degeneración de la retina central por placas de atrofia, el crecimiento de vasos por debajo de la mácula (centro de la retina), el agujero macular miópico y la separación de las capas de la retina macular (squisis).
Estas enfermedades pueden provocar una discapacidad visual importante e incidir directamente en la calidad de vida, por lo que es importante diagnosticarlas de forma precoz. Existen ciertos signos de alarma, como la aparición de moscas volantes (manchas negras que se mueven entorpeciendo la visión), la visión de luces similares a flashes, manchas fijas en la visión o la visión distorsionada de las líneas rectas. Ante cualquiera de estos síntomas, visita a tu oftalmólogo.
Te puede interesar: Un «cinturón» de silicona logra ceñir el globo ocular y reaplicar la retina desprendida o desdoblada en altos miopes.
Las inyecciones intraoculares actúan liberando fármacos de forma local en el interior del ojo, especialmente en la retina y de forma aun más específica, en la mácula (zona central de la retina responsable de la visión de detalle). El caso más claro es el tratamiento de la DMAE, aunque también se aplican con éxito en casos de trombosis retiniana, alta miopía y de enfermedades vasculares de la retina, como edema macular diabético. Con el uso de las inyecciones intraoculares, se ha conseguido que cerca del 60% de los pacientes tratados recupere la visión, frente al 20% que lo hacía con otras técnicas, y se evitan los riesgos asociados a la cirugía, cuyo número se ha reducido casi a la mitad en los últimos años, gracias a esta opción farmacológica. Al ser un campo que se está desarrollando a un ritmo vertiginoso, se espera que pronto también puedan tratarse patologías hereditarias de la retina que actualmente no tienen cura.
IMO Grupo Miranza Barcelona
Josep María Lladó, 3
08035 Barcelona
Tel: 934 000 700
E-mail: informacion@imo.es
Ver mapa en Google Maps
En coche
Coordenadas navegador GPS:
41º 24’ 38” N – 02º 07’ 29” E
Salida 7 de la Ronda de Dalt (lado montaña). La clínica cuenta con un aparcamiento de más de 200 plazas.
En bus
Autobús H2: Rotonda de Bellesguard, parada 1540
Autobús 196: Josep Maria Lladó-Bellesguard, parada 3191
Autobuses H2, 123, 196: Ronda de Dalt – Bellesguard, parada 0071
Cómo llegar a IMO desde:
IMO Grupo Miranza Madrid
C/ Valle de Pinares Llanos, 3
28035 Madrid
Tel: 910 783 783
E-mail: administracion.madrid@imo.es
Transporte público
Metro Lacoma (línea 7)
Autobuses:
- Líneas 49 y 64, parada “Senda del Infante”
- Línea N21, parada «Metro Lacoma»
Horarios
Atención al paciente: de lunes a viernes, de 8 h a 21 h
IMO Grupo Miranza Andorra
Av. de les Nacions Unides, 17
AD700 Escaldes-Engordany, Andorra
Tel: (+376) 88 55 44
Ver mapa en Google Maps