¿Qué es el edema macular?
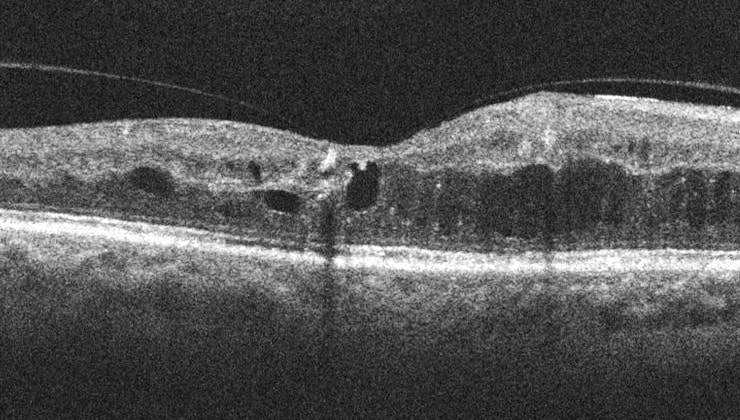
El edema macular consiste en el acúmulo de líquido en la mácula, la parte más importante de la retina, responsable de la visión central y de detalle.
Es una complicación frecuente en patologías como la retinopatía diabética –siendo la primera causa de pérdida de visión en pacientes con diabetes–, así como DMAE, uveítis, oclusiones venosas de la retina, tumores intraoculares o retinosis pigmentaria. También puede aparecer en el postoperatorio de algunas cirugías oculares o asociado al uso de determinados fármacos.
¿Por qué se produce?
El edema macular se debe al escape de fluido de los vasos sanguíneos retinianos, ya sea porque están dañados o son anómalos y sus paredes se vuelven más permeables o demasiado delgadas.
Como consecuencia de la fuga o extravasación de líquido, la mácula se “encharca”, se engruesa y se inflama. El resultado es una degeneración progresiva de las células fotorreceptoras que nos permiten ver, cuya mayor concentración se encuentra en esta zona central de la retina.
¿Cómo se puede prevenir el edema macular?
Para minimizar el riesgo de edema macular, las personas con diabetes deben incidir en un buen control metabólico, teniendo en cuenta que esta complicación puede aparecer en cualquier fase de la retinopatía diabética (no solo en estadios avanzados).
Dado que el edema macular está asociado en muchos casos a patologías vasculares, también se recomienda adoptar hábitos de vida saludables (alimentación sana, práctica regular de ejercicio) que eviten factores predisponentes como la hipertensión arterial y el exceso de colesterol.
Asimismo, para evitar un deterioro irreversible de la mácula, es importante realizarse controles oftalmológicos periódicos que permitan estudiar exhaustivamente el fondo de ojo y sus vasos sanguíneos para detectar de forma precoz cualquier anomalía. En este sentido, se aconseja una revisión anual a pesar de no tener síntomas.
Síntomas
El edema macular suele ser indoloro y dar pocos síntomas inicialmente. Sin embargo, a medida que la enfermedad avanza, el paciente va notando pérdida de agudeza visual, visión borrosa, percepción descolorida, así como distorsión de las imágenes.
Generalmente la progresión es lenta, aunque la patología también puede manifestarse de forma brusca y repentina, por ejemplo, en el caso de una oclusión venosa de la retina.
Al verse afectada la mácula –parte del ojo responsable de una visión fina y nítida–, el edema macular puede tener un importante impacto en la calidad visual del paciente e impedirle reconocer rostros, conducir o realizar otras actividades de precisión como leer, coser etc.
Tratamientos asociados
Existen diferentes opciones para tratar el edema macular, en función del paciente y de las causas, el tipo y el grado de severidad de la patología. En aquellos casos más leves puede ser suficiente la prescripción de colirios (gotas).
Otra forma de tratamiento médico son las inyecciones intravítreas de fármacos, que actúan localmente sobre la mácula para reducir su inflamación y que, gracias a los avances en investigación, son uno de los abordajes más efectivos en la actualidad. Mediante la administración repetida de esta terapia intraocular, según pautas del especialista, se consigue controlar la enfermedad para mantener y recuperar en muchas ocasiones la visión del paciente. Los fármacos que se utilizan pueden ser corticoides o bien antiangiogénicos (inhiben la formación de nuevos vasos sanguíneos anómalos y la pérdida de fluido).
Una estrategia que también puede estar indicada frente al edema macular es la aplicación del láser (fotocoagulación) para “sellar” los puntos por los que se producen los escapes de fluido que impiden el correcto funcionamiento de la mácula.
Finalmente, en algunos casos (cada vez menos frecuentes) puede ser necesario recurrir a la cirugía y practicar una vitrectomía.
Especialistas que tratan esta patología
Preguntas frecuentes
Cuando la ptosis afecta a la visión o provoca molestias funcionales o psicológicas, el momento adecuado es cuanto antes. En niños, es esencial intervenir a tiempo si existe riesgo de ambliopía. En adultos, la decisión se toma tras una evaluación médica personalizada, teniendo en cuenta las necesidades del paciente y los problemas visuales o estéticos que presente.
IMO Grupo Miranza Barcelona
Josep María Lladó, 3
08035 Barcelona
Tel: 934 000 700
E-mail: informacion@imo.es
Ver mapa en Google Maps
En coche
Coordenadas navegador GPS:
41º 24’ 38” N – 02º 07’ 29” E
Salida 7 de la Ronda de Dalt (lado montaña). La clínica cuenta con un aparcamiento de más de 200 plazas.
En bus
Autobús H2: Rotonda de Bellesguard, parada 1540
Autobús 196: Josep Maria Lladó-Bellesguard, parada 3191
Autobuses H2, 123, 196: Ronda de Dalt – Bellesguard, parada 0071
Cómo llegar a IMO desde:
IMO Grupo Miranza Madrid
C/ Valle de Pinares Llanos, 3
28035 Madrid
Tel: 910 783 783
E-mail: administracion.madrid@imo.es
Transporte público
Metro Lacoma (línea 7)
Autobuses:
- Líneas 49 y 64, parada “Senda del Infante”
- Línea N21, parada «Metro Lacoma»
Horarios
Atención al paciente: de lunes a viernes, de 8 h a 21 h
IMO Grupo Miranza Andorra
Av. de les Nacions Unides, 17
AD700 Escaldes-Engordany, Andorra
Tel: (+376) 88 55 44
Ver mapa en Google Maps