Retina y vítreo
Patologías de la retina y el vítreo
Algunas de las patologías más comunes en la retina son la DMAE o degeneración macular, las distrofias, el desprendimiento o la retinopatía diabética, mientras que el vítreo se puede ver afectado, por ejemplo, por las miodesopsias o la luxación de la lente intraocular. Estas patologías del vítreo y la retina, así como otras menos frecuentes, pueden tratarse con los profesionales del grupo IMO Miranza.
Tratamientos para la retina y el vítreo
Las enfermedades que dañan estas partes del ojo suelen tener un impacto importante en la visión, ya que cumple la función de convertir los estímulos luminosos en señales eléctricas que se envían al cerebro. Por este motivo, es de vital importancia el tratamiento de las enfermedades de la retina y el vítreo. Descubre las intervenciones adecuadas a las diferentes patologías, con mejores resultados y los mínimos efectos secundarios posibles.
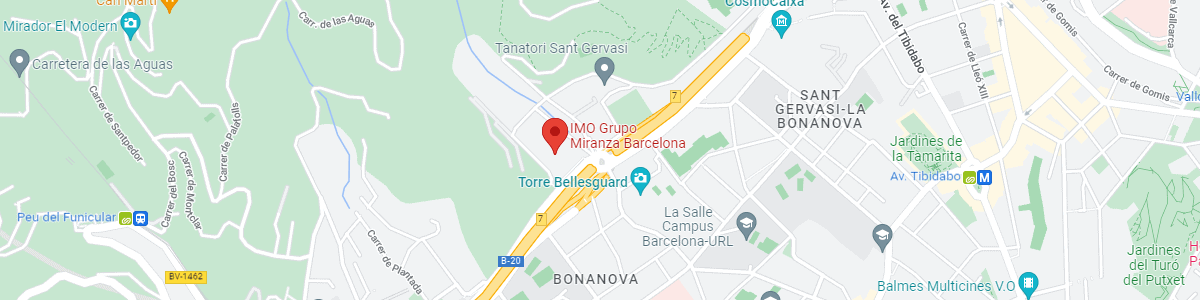
IMO Grupo Miranza Barcelona
Josep María Lladó, 3
08035 Barcelona
Tel: 934 000 700
E-mail: informacion@imo.es
Ver mapa en Google Maps
En coche
Coordenadas navegador GPS:
41º 24’ 38” N – 02º 07’ 29” E
Salida 7 de la Ronda de Dalt (lado montaña). La clínica cuenta con un aparcamiento de más de 200 plazas.
En bus
Autobús H2: Rotonda de Bellesguard, parada 1540
Autobús 196: Josep Maria Lladó-Bellesguard, parada 3191
Autobuses H2, 123, 196: Ronda de Dalt – Bellesguard, parada 0071
Cómo llegar a IMO desde:
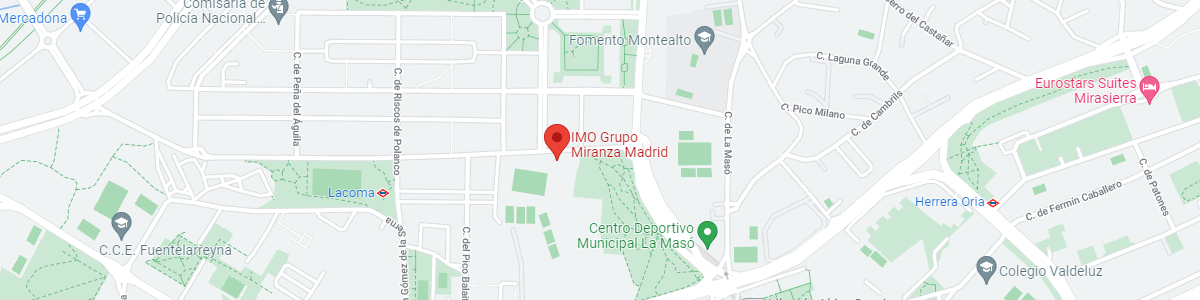
IMO Grupo Miranza Madrid
C/ Valle de Pinares Llanos, 3
28035 Madrid
Tel: 910 783 783
Ver mapa en Google Maps
Transporte público
Metro Lacoma (línea 7)
Autobuses:
- Líneas 49 y 64, parada “Senda del Infante”
- Línea N21, parada “Metro Lacoma”
Horarios
Atención al paciente: de lunes a viernes, de 8 h a 20 h
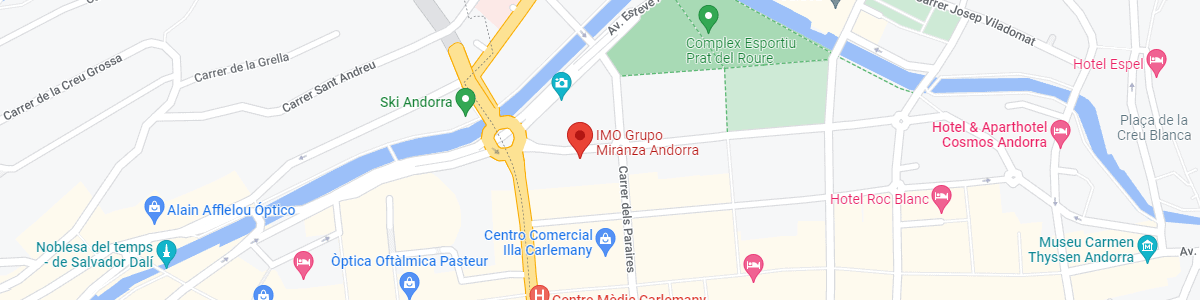
IMO Grupo Miranza Andorra
Av. de les Nacions Unides, 17
AD700 Escaldes-Engordany, Andorra
Tel: (+376) 88 55 44
Ver mapa en Google Maps
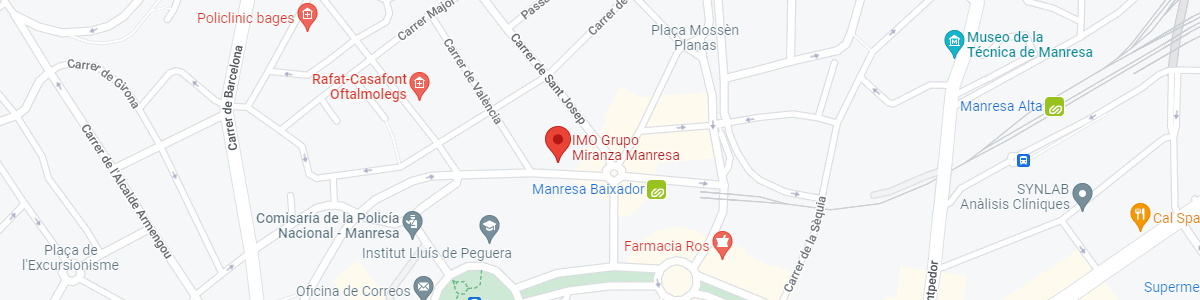
IMO Grupo Miranza Manresa
C/ Carrasco i Formiguera, 33 (Baixos)
08242 – Manresa
Tel: 938 749 160
Ver mapa en Google Maps
Transporte público
FGC. Línea R5 y R50 dirección Manresa. Estación: Baixador de Manresa
Horarios
De Lunes a viernes de 9:00 a 13:00 i de 15:00 a 20:00 h